Risk management nella sanità digitale: prevenire e mitigare i rischi informatici
Questo articolo rappresenta il capitolo conclusivo della serie dedicata alla cybercriminalità nel settore sanitario, concentrandosi sugli aspetti operativi della gestione del rischio cyber. Dopo aver analizzato le minacce e le vulnerabilità del sistema sanitario digitale, questo contenuto si focalizza sulle metodologie concrete di risk management, dalla matrice di valutazione del rischio alla Data Protection Impact Assessment (DPIA).
Risk management nel comparto sanitario
Nei previ capitoli si è avuto modo di comprendere come il cyber risk sia ad oggi un rischio che, in certi settori e per alcune tipologie di danni (quali il furto di dati personali, il blocco di attività produttive o catene di fornitura, la violazione sistematica della privacy etc.), possa comportare impatti catastrofali.
Pertanto sarà necessario per costruire un’efficace politica di sicurezza[1], nonché per mettere in atto con successo le strategie preventive sopra descritte, attuare la c.d. “gestione dei rischi” (anche risk management)[2], quale processo comprendente tutte quelle azioni finalizzate ad identificare eventuali minacce o vulnerabilità cui una azienda risulti esposta al fine di sviluppare strategie e contromisure atte a poterle mitigare e controllare.[3]
Sebbene nessun sistema possa definirsi del tutto sicuro, esiste tuttavia un livello accettabile di sicurezza che è generato proprio dal bilanciamento di varie componenti: il valore di quanto si intende difendere, l’investimento economico che si è disposti a sostenere ed il livello di rischio che si è disposti a tollerare, pertanto risulterà essenziale addivenire ad un ragionevole compromesso tra tali esigenze poste in gioco.[4]
Soffermandosi il tempo dovuto sul concetto stesso di rischio, esso si figura quale condizione esistenziale, ineliminabile di ogni azienda, un fenomeno dalla natura sistematica,[5] che assume carattere dinamico,[6] essendo in grado di influenzare le condizioni di equilibrio economico, finanziario e patrimoniale.
Ancora si potrebbe qualificare come l’incertezza misurabile, riferendosi ad eventi, esterni od interni, per i quali è sempre possibile quantificare la frequenza con cui essi sono avvenuti in passato e di conseguenza il grado di probabilità di una loro verificazione futura.
Dando uno sguardo al panorama normativo ed in particolare all’art. 2 del D.lgs. n. 81/2008 (Testo unico per la sicurezza sul lavoro)[7], il rischio viene indicato come “la probabilità di raggiungimento del livello potenziale di danno nelle condizioni di impiego o di esposizione ad un determinato fattore o agente oppure alla loro combinazione”, si sta pertanto trattando ivi di una grandezza aleatoria, quale esprimente la probabilità che si verifichi un evento in grado di causare concretamente un danno.
Nonostante il legislatore stesso non suggerisca metodologie precise per addivenire ad un preciso calcolo del rischio, nella maggioranza dei casi ci si rifà al c.d. “metodo a matrici”, derivante originariamente dalle linee guida Ue atte a indirizzare ed accompagnare piccole e medie imprese verso una corretta ed efficace valutazione dei rischi.
Ebbene la matrice di rischio (anche matrice di impatto), quale strumento di analisi è riassumibile nella formula: [R] = [P] x [E], dove la grandezza [P] suole indicare la quantificazione (stima) della probabilità che il danno, derivante da un fattore di rischio dato, effettivamente si verifichi, mentre [E] risulta essere la quantificazione (stima) del potenziale danno, nella sua entità (o gravità).
La probabilità di accadimento [P] può assumere un valore sintetico in una scala da 1 a 4, a seconda della gamma di soglie di probabilità:
[P1] improbabile: il danno dipenderebbe da una concatenazione di eventi altamente improbabili e fra loro indipendenti, non sono mai stati registrati episodi simili in passato;
[P2] poco probabile: il danno si potrebbe verificare solo in circostanze alquanto particolari, raramente simili episodi sono accaduti in precedenza;
[P3] probabile: il danno potrebbe accadere, anche se non in modo automatico o diretto, suscitando una scarsa sorpresa, sono invero già stati riscontrati alcuni episodi simili in passato;
[P4] molto probabile: la situazione rilevata è direttamente correlata al verificarsi di un danno, la cui verificazione non susciterebbe stupore (anzi l’evento sarebbe largamente atteso), sono noti svariati episodi della stessa tipologia accaduti in precedenza.
La gravità del possibile danno [E] può assumere un valore sintetico in una
scala da 1 a 4, a seconda della gamma di soglie del danno:
[E1] lieve: si pensi ad un infortunio con effetti di inabilità temporanea, che siano rapidamente reversibili;
[E2] significativo: quale un infortunio con lesioni significative, ma ad ogni modo reversibili a medio termine;
[E3] grave: si pensi ad un infortunio con lesioni significative irreversibili o di invalidità parziale;
[E4] gravissimo: come un infortunio con lesioni altamente gravi irreversibili, invalidità totale o conseguenze letali. [8]
Pertanto una volta individuata una specifica situazione di pericolo, il valore numerico del rischio [R] sarà stimato quale prodotto fra l’entità del danno [E] e la probabilità di accadimento dello stesso [P], arrivando ad assumere un valore sintetico numerico compreso fra 1 e 16, per come si è voluto ricostruire nella matrice di rischio riportata a seguire:
Fig 6.1 Matrice di rischio secondo la formula [R]= [P] x [E]
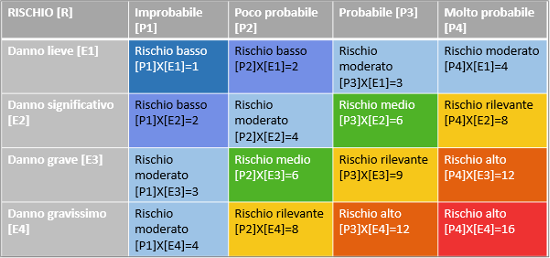
In definitiva, l’anzidetta matrice risulta schematicamente una griglia, al cui interno da un alto verrà riportata la probabilità che un certo evento si verifichi e dall’altro l’impatto che questo stesso può comportare, incrociando le suddette grandezze poi si otterranno, come possibili risultati, differenti livelli di rischio:[9]
Rischio basso [1 ≤ R ≤ 2 ]: è da ritenersi pienamente accettabile, sicché non si richiederà l’adozione di alcuna tipologia di intervento;
Rischio moderato [3 ≤ R ≤ 4 ]: è anch’esso sopportabile, per cui l’adozione di specifiche azioni correttive sarà da valutare caso per caso;
Rischio medio [R=6]: è un livello che deve allertare, pertanto occorre tenerlo sotto adeguato controllo, saranno poi necessari interventi tecnici, organizzativi o procedurali, da programmare nel medio termine;
Rischio rilevante [R=9]: non risulta accettabile, richiederà pertanto interventi in tempi celeri atti a risolvere il problema;
Rischio alto [12 ≤ R ≤ 16]: è un livello di rischio assolutamente non accettabile che richiederà di interrompere immediatamente le operazioni e/o le attività e di non riprenderle fintanto che non si sia risolto il problema all’origine.[10]
Sulla base dei risultati sopra ottenuti, saranno adottabili tutta una serie di decisioni, quali: assumersi od evitare il rischio (ad esempio decidendo di iniziare o meno una determinata attività), rimuovere la fonte di rischio (quale una falla nella sicurezza di un sistema), modificarne la probabilità e le conseguenze (adottando misure, strategie e meccanismi di sicurezza), od altresì condividere il rischio stesso (servendosi di servizi assicurativi).
Da ultimo, con l’applicazione di una delle anzidette condotte si andrà ad evidenziare il grado di probabilità e gravità che permarrà, nonostante le azioni di mitigazione poste in essere, ossia il cosiddetto “rischio residuo”, che dovrà necessariamente esser tracciato, nonché sottoposto a periodici monitoraggi, in quello che si figura essere un modello di analisi dinamico e circolare.
Valutazione d’impatto (DPIA)
Passando ora a prendere in considerazione l’ambito della salute, risulta chiaro come medici, e strutture sanitarie in generale, debbano anch’essi gestire tutti quei rischi derivanti dal trattamento di una ingente mole di dati ipersensibili dei pazienti, optando per soluzioni operative che offrano massima protezione e riservatezza, nel rispetto dei diritti fondamentali degli individui.
Si ricordi come il Regolamento Ue 2016/679 (GDPR) si muova in un’ottica di responsabilizzazione (o accountability) nei confronti della figura del Titolare del trattamento[11], che dovrà adottare tutte le misure tecniche ed organizzative adeguate per garantire un livello di sicurezza proporzionato al rischio, di varia probabilità e gravità per i diritti e le libertà delle persone, inclusa la protezione, ex art. 5 contro “trattamenti non autorizzati o illeciti, la perdita, la distruzione o il danno accidentale”.
Ecco come posto di spiccato rilievo viene assunto, tra le novità introdotte dalla suddetta disciplina europea, dalla Valutazione d’impatto sulla protezione dei dati (anche detta DPIA, ossia Data Protection Impact Assessment), quale processo volto a descrivere il trattamento, valutarne necessità e proporzionalità, nonché ad identificare e gestire i rischi che ne derivino per i diritti delle persone fisiche, determinando in tal modo tutte le misure e tecniche atte ad affrontarli.
Nello specifico dall’art. 35 del Regolamento Ue, si evince come la DPIA sia obbligatoria laddove si svolgano trattamenti che, per loro stessa natura, oggetto, contesto e finalità possano presentare un rischio considerabile come elevato.[12] Ovvio è come identificare tutti i casi rientranti nello scenario appena delineato non sia sempre un’operazione semplice ed immediata, per questo si necessita di una fase preliminare, definibile per l’appunto come “prevalutazione d’impatto”, in cui il titolare del trattamento, una volta raccolte le informazioni essenziali, coadiuvato dal DPO (Data protection officer) qualora designato, valuterà l’opportunità e/o la necessità di procedere o meno ad una DPIA.
Il GDPR stesso viene in soccorso in tale prevalutazione, non elencando tassativamente i casi di obbligatorietà, ma limitandosi ad individuare tre ipotesi generali in cui la DPIA viene richiesta:
a) quando il trattamento comporta una valutazione sistematica e globale di aspetti personali relativi a persone fisiche, basata su un trattamento automatizzato, compresa la profilazione, e sulla quale si fondano decisioni che hanno effetti giuridici o incidono in modo analogo significativamente su dette persone fisiche;
b) in caso di trattamento, su larga scala, di categorie particolari di dati personali di cui all’articolo 9, paragrafo 1 (fra i quali, si ricorderà, sono compresi i dati relativi alla salute);
c) qualora il trattamento abbia ad oggetto la sorveglianza sistematica su larga scala di una zona accessibile al pubblico.
A tali indicazioni generali poi si vanno a sommare le Linee Guida WP 248 emanate dal Gruppo di lavoro “Articolo 29” (ad oggi European Data protection Board), che a loro volta identificano nove casi in presenza dei quali si può desumere che il trattamento presenti proprio “un rischio elevato per i diritti e le libertà delle persone fisiche” e che dunque si debba procedere con la DPIA:[13]
a) valutazione o assegnazione di un punteggio, inclusiva di profilazione e previsione;
b) processo decisionale automatizzato, mirante a consentire l’adozione di decisioni in merito agli interessati che abbiano effetti giuridici o che incidano in modo analogo significativamente su dette persone fisiche;
c) monitoraggio sistematico;
d) trattamento di dati sensibili od aventi carattere altamente personale;
e) trattamento di dati su larga scala, valutando a tal fine: il numero di soggetti interessati, il volume e le diverse tipologie dei dati, la durata, la persistenza ed altresì la portata geografica dell’attività di trattamento;
f) creazione di corrispondenze o combinazione di insiemi di dati;
g) trattamento di dati relativi ad interessi definibili come vulnerabili;
h) uso innovativo od anche applicazione di nuove soluzioni tecnologiche ed organizzative;
i) quando il trattamento in sé impedisce agli interessati di esercitare un diritto o di avvalersi di un servizio o contratto.
Risulta evidente come l’ambito sanitario vada a soddisfare molteplici dei suddetti requisiti, dal momento che risulta qualificabile come trattamento “su larga scala” di dati “sensibili” e/o relativi a categorie di interessati “vulnerabili” (si pensi a minori, anziani, pazienti affetti da patologie invalidanti etc.), che fa largo uso di tecnologie “avanzate ed innovative”.
Effettivamente la rilevazione di dati e parametri vitali tramite strumenti di monitoraggio a distanza (o mediante wearable devices), l’utilizzo di sistemi di AI per l’individuazione di terapie personalizzate, l’adozione di tecniche di machine learning nell’individuazione di gruppi di pazienti con una maggiore o minore propensione a sviluppare specifiche patologie, sono tutti esempi di acquisizione di dati che incidono sì principalmente sul diritto alla salute, ma altresì su svariati ambiti di vita quotidiana dei singoli individui, per tale motivo una valutazione d’impatto incentrata sull’analisi dei rischi derivanti da tali tipologie di trattamenti sanitari si profila come pienamente necessaria.[14]
Uno specifico modello di gestione dei dati dovrà essere in grado infatti di assicurare, costantemente, la riservatezza, l’integrità, la disponibilità ed anche la resilienza dei sistemi, cosicché in caso di accadimento di un evento negativo (interno od esterno) si possa comunque ripristinare tempestivamente tanto la disponibilità quanto l’accesso ai propri dati personali. [15]
Si passino così a considerare le concrete fasi del processo iterativo di una DPIA, per come vengono delineate dalle sopradette linee guida del WP29:
a) Descrizione del trattamento: innanzitutto occorrerà identificare tutti i diversi soggetti che siano coinvolti a diverso titolo (titolare ed eventuali contitolari, outsourcer responsabili esterni, amministratori di sistema etc.), come anche le tipologie di dati trattati, le piattaforme tecnologiche utilizzate e le finalità del trattamento stesso.
L’individuazione dei soggetti e la definizione dei livelli di responsabilità è indubbiamente un primo step difficoltoso, considerando la necessaria condivisione ed interoperabilità che caratterizza primi fra tutti i dati sanitari (si pensi a tutti gli episodi sanitari che caratterizzano la presa in carico di un paziente: assistenza domiciliare, programmi di screening, assistenza specialistica ambulatoriale, ricoveri, riabilitazione, gestione della cronicità etc.).
Durante ogni contatto infatti il paziente riceve determinate prestazioni (visite, esami, terapie, interventi etc.) che a loro volta ingenerano atti sanitari (un referto, il risultato di un esame di laboratorio etc.) per i quali può essere necessario impiegare risorse (materiali, attrezzature, spazi etc.) e dati clinici, che successivamente potranno essere aggregati e strutturati in documenti più complessi per essere consultati da differenti tipologie di utenti in funzione dei profili di abilitazione e delle differenti esigenze cliniche (percorsi diagnostici, terapeutici, assistenziali etc.).[16]
Risulta evidente come, alla luce della particolare sensibilità e rilevanza sia per la sicurezza dei procedimenti che dei pazienti, i dati clinici debbano essere gestiti seguendo criteri di sicurezza e tracciabilità (ossia verificando i sistemi di log management, assicurando l’autenticità, la data certa e le versione dei documenti ed altresì garantendo la loro non cancellazione o sovrascrittura);
b) Valutazione circa la necessità e proporzionalità del trattamento: in tale fase, una volta individuate possibili linee guida di riferimento da seguire (quali in materia di referti online, sul trasporto di campioni diagnostici, sul generale trattamento di dati genetici etc.) e descritto il ciclo di vita dei dati, la valutazione della proporzionalità dovrà essere approfondita in termini di quantità, frequenza, persistenza di raccolta di dati, come anche di ampiezza geografica dell’area di raccolta (si pensi ad un titolare che operi su più presidi territoriali);
c) Valutazione dei rischi: è indubbiamente la fase saliente della DPIA, in cui peraltro si evidenzia la necessità di far sì che la predisposizione del registro dei trattamenti[17] non sia un mero esercizio forma, ma piuttosto l’esito di una attenta valutazione tanto del contesto organizzativo di riferimento quanto dei processi aziendali da cui le attività di trattamento dei dati scaturiscono.
Per una corretta individuazione delle minacce si opererà una combinazione dei seguenti elementi, che stanno all’origine dei possibili incidenti: risorse (hardware, software, infrastrutture, etc.), azioni (guasto, atto doloso, errore etc.) e rischi dati (perdita di integrità, di confidenzialità, di riservatezza etc.).
Così a titolo esemplificativo, la minaccia di accesso abusivo ad un sistema è conseguenza di un atto doloso (azione), perpetrata su di una infrastruttura di rete (risorsa) che avrà ripercussioni sulla confidenzialità del dato. Ovvio è che suddetta analisi delle minacce non dovrà essere limitata al mero “rischio dato” inerente alla perdita di integrità, confidenzialità e disponibilità, ma anzi dovrà prendere in considerazione anche i possibili effetti che il rischio può avere per i diritti e le libertà delle persone fisiche, seguendo così un approccio altamente multidisciplinare che tenga conto in egual misura della sicurezza dei pazienti, della continuità operativa, della cybersecurity ed anche della capacità di resilienza dei sistemi. [18]
Cyber risk management: vulnerabilità e minacce nelle organizzazioni ospedaliere
A proposito di rischio si rilevi come nel complesso panorama sanitario oltre alla sicurezza delle cure, vi sia quella del farmaco, quella dei luoghi di lavoro, del rischio infettivo, delle radiazioni ionizzanti, quella strutturale ed ovviamente quella informatica. Tutti tali aspetti orbitano attorno a chiunque partecipi alla vita delle aziende sanitarie (si pensi ad operatori, utenti, fornitori terzi, visitatori etc.), ebbene non pare più possibile ragionare “per silos”, anzi ad oggi occorre una visione del rischio che sia quanto più integrata e complessiva possibile.
Ad ogni modo sono gli attuali fatti di cronaca a parlare chiaro: l’ambito sanitario risulta uno dei settori maggiormente esposti e vulnerabili sul versante della cybersecurity.
Tra i fattori di rischio che più possono incidere in tal senso si notino:
- L’ampia diversificazione delle figure professionali coinvolte, ognuna di queste con diversi profili di autorizzazione nei sistemi informatici e che spesso si ritrovano a poter accedere anche a più attrezzature collegate in rete;
- La necessità di garantire l’interoperabilità dei sistemi, e di integrare attrezzature fortemente diversificate sia all’interno della organizzazione che lungo la supply chain;
- L’utilizzo di strumentazioni medicali, fra cui sempre più soluzioni IoMT, non sempre progettate secondo una logica di sicurezza by design e che, non di rado, si ritrovano ad essere dotate di sistemi operativi obsoleti o per i quali non sono facilmente disponibili o reperibili patch di aggiornamento. Ad oggi invero un paziente può essere monitorato in modo più completo, senza tuttavia la necessità di appuntamenti “faccia a faccia” o trattamenti invasivi (si pensi al telemonitoraggio domiciliare attuato tramite dispositivi indossabili). L’attuale molteplicità di dispositivi interconnessi crea numerosi potenziali punti di infiltrazione e conduce inevitabilmente alla possibilità di subire maggiori attacchi informatici. [19] Sotto quest’ultimo profilo si rammenti ivi la c.d. Valutazione delle tecnologie sanitarie (anche detta Health Technology Assessment o HTA) quale strumento utilizzato a livello internazionale consistente nella “complessiva e sistematica valutazione multidisciplinare circa le conseguenze assistenziali, economiche, sociali ed etiche provocate in modo diretto ed indiretto, nel breve e lungo periodo, dalle tecnologie sanitarie esistenti e quelle di nuova introduzione”. [20]
È dunque una guida, un ponte fra il mondo tecnico-scientifico e quello propriamente decisionale, incentrata sull’analisi delle conseguenze attese dall’introduzione di specifiche tecnologie sanitarie, nonché di soluzioni digitali nel contesto di una organizzazione sanitaria (si pensi all’adozione di nuovi dispositivi medici, farmaci, sistemi diagnostici, procedure chirurgiche, percorsi assistenziali, attrezzature sanitarie, od assetti strutturali, organizzativi e manageriali, etc.), atta a focalizzare l’attenzione sulla attenta valutazione circa i profili di: efficacia clinica, protezione dei dati personali, prospettiva dei pazienti, cybersicurezza, aspetti economici, organizzativi, come anche etici e legali;
- La stessa mancanza di risorse ingenera vulnerabilità, volendosi riferire sia al fattore umano, per cui il personale IT risulta essere inadeguato, mancando per di più figure altre che possano occuparsi di campi multidisciplinari quali il risk management, la data protection o la stessa privacy management (portando ad una inevitabile ambiguità rispetto a chi sia effettivamente responsabile circa le tematiche di sicurezza). Ma un’altra risorsa a mancare risulta essere proprio il budget ed uno dei motivi per cui i fondi per la sicurezza informatica sembrano essere insufficienti è che le organizzazione sanitarie tendono ad indirizzare le proprie scelte d’acquisto, nonché finanziamento verso risorse legate propriamente all’assistenza clinica ed alle cure mediche, lasciando gli aspetti legati alla cybersicurezza nel dimenticatoio.[21]
Chiaro risulta come la cultura del rischio si sia evoluta nella sanità italiana, facendosi strada la graduale consapevolezza per cui la sicurezza in sanità non possa limitarsi solo più al rischio clinico, ma debba abbracciare ogni ambito, dall’informatico, al gestionale ed altresì strutturale. Il paradigma invero sta per mutare: dati e servizi sanitari saranno sempre meno chiusi negli hardware delle strutture sanitarie e sempre più diffusi e scambiati sui cloud, e ciò non farà altro che aumentare i rischi. Occorre dunque cogliere questo momento di passaggio per costruire una matura cultura delle sicurezza cyber prima che sia fin troppo tardi per arginare i danni.
Si voglia indirizzarsi verso le conclusioni riportando di seguito il survey realizzato da SHAM Italia, società specializzata in assicurazione e gestione rischi, datato al 2021, quale indagine conoscitiva rivolta ai professionisti ed alle strutture sanitarie e socio-sanitarie italiane, col preciso obiettivo di comprendere quanto il cyber-rischio sia conosciuto, come venga gestito, ed altresì quali siano le prospettive per il futuro.[22]
In particolare i partecipanti a tale sondaggio sono stati 68, provenienti da strutture ed aziende sanitarie, pubbliche e private, di 14 regioni italiane, sebbene non si tratti di un campione eccessivamente esteso, il contributo fornisce ad ogni modo un valido punto di partenza per comprendere il grado di consapevolezza degli operatori sanitari su tema del rischio cyber come anche quali siano le principali aree dove intervenire al fine di poter migliorare il campo della sicurezza informatica.
Il primo dato ricavabile, che lascia peraltro ben sperare, è l’alta sensibilità in materia: circa il 60% dei rispondenti (ossia Referenti di direzione sanitaria generale e di ingegneria clinica, responsabili CISO della sicurezza informatica, Risk manager, Data protection officer etc.) dichiara invero il cyber risk come altamente impattante sui modelli organizzativi interni e sulle attività da erogare, oltre ad un ulteriore 31% che lo qualifica comunque come un tema parzialmente prioritario, se si vanno a sommare tali due espressioni di interesse si ottiene un buon 90% dei rispondenti che valorizzano positivamente l’interessamento al tema de quo.
Di contro però l’immediato paradosso: il 53% dei rispondenti dichiara di non aver (o aver solo in parte) definito concretamente un piano di gestione del rischio, solo il 44% poi dichiara di aver reattivamente adottato ed implementato azioni di miglioramento interno in seguito all’avverarsi di eventi avversi, ed ancora meccanismi quali mappature dei rischi od anche test sulle vulnerabilità risultano scarsamente effettuati (da circa il 30% dei rispondenti).
Ebbene all’elevato interesse sul tema non sembra quindi corrispondere un altrettanto sentita sua identificazione, misurazione e gestione, si noti peraltro come solo il 10% dei rispondenti affermi di aver provveduto a contrarre apposite polizze assicurative contro i danni informatici al fine sia di trasferire eventuali conseguenze economiche circa un evento avverso, sia di avere un adeguato supporto tecnico attivo in caso di necessità. Soffermandosi celermente sui rischi legati alla sottrazione dati ed alla violazione della privacy, è da rilevare come nel corso degli ultimi anni sia cresciuta in maniera esponenziale la domanda di coperture assicurative strutturate in modo da affrontare i costi relativi a tali nuovi rischi ed incidenti cyber.
Anche in tali tipologie di polizze si troverà una concezione strettamente attuariale delle assicurazioni, basata sulla capacità di prevedere in anticipo la probabilità e l’impatto di possibili eventi dannosi, informazioni che vengono per lo più ricavate dai dati relativi al passato, facendo poi delle ipotesi sui futuri accadimenti. Ciononostante, suddetti rischi risultano comunque particolarmente complessi da decodificare, a causa proprio della rapida evoluzione tecnologica che caratterizza il settore de quo.
Sicuramente nel novero delle principali cyberminacce per le quali potrebbe essere disponibile una copertura assicurativa rientrano:
- la divulgazione di informazioni sensibili protette od il blocco dei sistemi informatici (si ricordi come l’estorsione preveda, nella maggior parte dei casi, il pagamento del riscatto tramite valuta digitale);
- il mancato guadagno lungo il perdurare di un certo periodo di tempo, determinato a causa di un evento di violazione delle informazioni.[23]
Rimane tuttavia importante considerare che sarebbe del tutto irrealistico pensare di poter azzerare completamente il rischio cibernetico all’interno di una azienda: diventa quindi ineludibile un cambio di paradigma, che vede un diretto coinvolgimento ed una forte implementazione del risk management, nelle sue diverse declinazioni di: mitigazione, prevenzione, trasferimento ed assunzione del rischio.
Ed il risk management dovrà essere inteso quale approccio valutativo che incomincia con l’identificazione di tutti i rischi potenziali, nonché degli asset e delle specifiche vulnerabilità, per successivamente valutare la probabilità circa l’avverarsi di un evento avverso, il suo impatto e le misure di salvaguardia da adottare per ridurne gli effetti negativi. Solo così il rischio potrà essere mitigato ed altresì costantemente monitorato nel tempo, seguendo una procedura dal carattere fortemente circolare atta a garantire alti livelli di cybersicurezza.[24]
Da qui l’assunto cardine per indirizzare il futuro della sanità italiana: senza una adeguata sicurezza, la digitalizzazione del settore sanitario non potrà mai dispiegarsi compiutamente, in quanto la sicurezza stessa non è una risposta alla innovazione, ma piuttosto il suo requisito fondamentale.
Una visione d’insieme
Si voglia a questo punto indirizzarsi verso riflessioni conclusive fornendo una prospettiva sistematica e strutturata, volta ad analizzare le dinamiche di sviluppo ed implementazione della cybersecurity nelle strutture ospedaliere e su come talune dinamiche organizzative interne possano a tutti gli effetti interagire fra loro al fine di sviluppare un sistema sanitario complessivamente cybersicuro.
Si è già ampiamente notato nel discorrere dei capitoli precedenti come le capabilities relative alla cybersicurezza in sanità includano una ampia varietà di programmi, sistemi, comportamenti e tecnologie che un ospedale può decidere di impiegare col preciso obiettivo di potenziare la propria resilienza informatica.
Tuttavia non tutte le anzidette strategie e soluzioni operative si presentano come autosufficienti, anzi possono erodersi e scemare nel tempo laddove non vengano opportunamente attuate, adottate, monitorate e mantenute. Al fine di voler riassumere graficamente un panorama organizzativo così complesso si farà uso a seguire delle variabili di stock e di flusso.[25]
Si incominci dunque dando uno sguardo al nucleo del modello proposto, ossia la variabile di stock evidenziata e denominata “Cybersecurity capabilities at hospital” quale raffigurante l’accumulo di tutti i programmi implementati e comportamenti adottati determinanti la sicurezza complessiva di una specifica organizzazione. Una variabile di flusso invece ha la funzione di modificare e far variare quella anzidetta di stock, da qui si possono notare la variabile di afflusso (“Cybersecurity capability development”), indicante il tasso al quale le capacità vengono aggiunte allo stock esistente, e di deflusso (“Cybersecurity capability erosion”), specificante viceversa il tasso al quale le capacità stesse vengono eliminate dallo stock esistente (Fig. 6.2). [26]
Fig. 6.2 Primo loop di cybersecurity
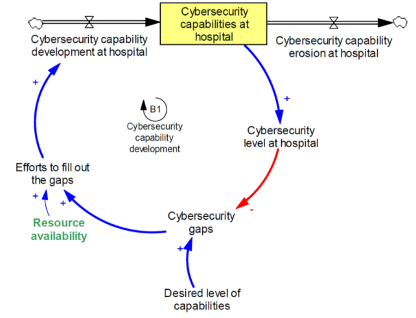
Fonte: “Cybersecurity in hospitals: a systematic, organizational perspective”, in Journal of medical Internet Research, rimando a nota.
Un primo fattore variabile viene rappresentato dalla disponibilità di risorse (“Resource availability”): mezzi quali acquisti, protocolli, strumenti, tecnologie e personale costituiscono invero gli elementi costitutivi essenziali che consentono ad una struttura sanitaria di compiere gli sforzi necessari al fine di aumentare la capability development rate e di conseguenza incrementare lo stock delle attuali potenzialità ospedaliere. A sua volta ciò innescherebbe un accrescimento circa il livello di sicurezza informatica (“Cybersecurity level”), riducendo il divario fra il livello effettivo e quello desiderato di protezione, e, si capirà, laddove tale gap diminuisca, si attenueranno di conseguenza anche gli sforzi (“Efforts to fill out the gaps”) richiesti per colmare le lacune di sistema.
È così che si verrà a delineare un primo anello, anche detto feedback loop (B1) indirizzato a bilanciare e stabilizzare il sistema complessivo, guidandolo verso il raggiungimento dell’obiettivo desiderato.
Congiungendo allo schema de quo ulteriori elementi (Fig. 6.3), si osservi come il livello di sicurezza possa calare a causa della presenza di specifiche vulnerabilità (si pensi all’arretratezza delle tecnologie adoperate), che implicano una più alta probabilità di successo circa la perpetrazione di eventuali cyber attacchi, che laddove raggiungano effettivamente un esito positivo, non faranno altro che sobbarcare una data struttura di maggiore pressione ed impellenza circa l’urgente necessità di raggiungere il livello desiderato (nonché richiesto) di security (da qui il secondo cerchio, o balancing loop B2, raffigurante il giungere del bisogno di più robuste capabilities).
Fig. 6.3 Secondo loop di cybersecurity
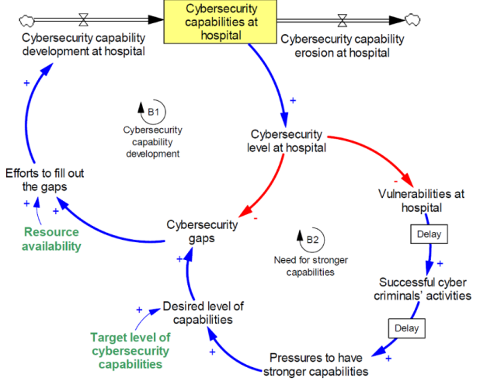
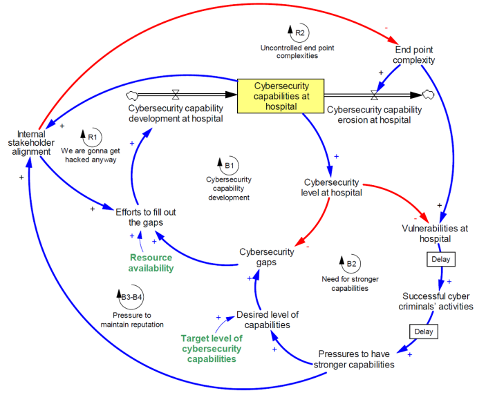
Ancora si vogliano aggiungere ulteriori fattori rilevanti (Fig 6.4), in primis la complessità degli end point (ossia di tutti i device, strumenti, apparecchiature e macchinari interconnessi), aggravata dalla mancanza di consapevolezza da parte del personale medico circa le corrette pratiche di sicurezza informatica da dover adottare nell’operare quotidiano, andando così ad accentuare fortemente le già esistenti vulnerabilità della struttura, conducendo inevitabilmente ad una riduzione della complessiva capacità dell’organizzazione di gestire lo scenario relativo alla propria cybersicurezza.
In secundis si sottolinei come laddove tutti gli attori dell’organigramma sanitario non riconoscano la dovuta importanza alle tematiche di security, cooperando e collaborando fra loro, andranno a minare fortemente tutti gli sforzi fatti per colmare tutte le lacune di sistema sopradette, impattando negativamente sul livello generale di cybersecurity (entrando in un loop recitante “We are gonna get hacked anyway”).
Viceversa dovrebbe essere proprio quella anzidetta pressione ingenerata dall’eventualità di subire cyber attacchi indirizzati alla propria struttura (quale il non voler subire un danno reputazionale) a spingere tutti gli stakeholder interni ad allinearsi lungo la medesima strategia operativa difensiva e di rafforzamento della propria resilienza.
Fig 6.4 End point e stakeholder nel sistema
Ebbene il meccanismo circolare delineatosi sino a qui non risulta, a ben vedere, applicabile solo ad una singola realtà ospedaliera, ma altresì a tutto un sistema sanitario nella sua interezza, essendo che le vulnerabilità informatiche proprie delle strutture sanitarie in un dato Paese altro non è che il risultato, non certo di una, quanto di una ingente molteplicità di strutture.
Per esemplificare si ipotizzi di applicare il modello de quo su 1000 ipotetici ospedali (nonostante ciascuno abbia il proprio livello di disponibilità di risorse ed il proprio personale target di sicurezza da raggiungere), ciò che è ricavabile da suddetta operazione è proprio il livello di vulnerabilità complessivo di un sistema sanitario, che andrà necessariamente a determinare l’attrattiva che quest’ultimo riveste per l’agire di cybercriminali (attrattiva che verrà valutata assieme ad altri fattori variabili, quali il valore economico dei dati sanitari custoditi dalle diverse organizzazioni).
Fig. 6.5 Applicazione del modello su larga scala
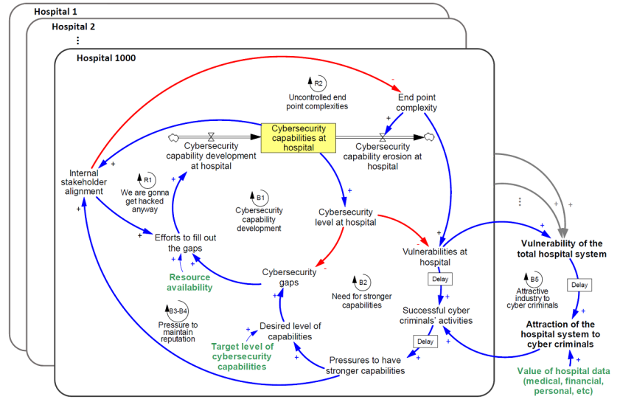
Pertanto guardando i risultati ottenuti adottando un punto di vista macro, la vulnerabilità cyber delle infrastrutture ospedaliere di un dato Paese si ritrova ad esser fortemente condizionata dalle capabilities proprie di ogni singola struttura. Cercare dunque di ridurre ed appianare i divari circa le differenti disponibilità di risorse (tanto fisiche quanto umane) fra diversi ospedali, disseminati in una data zona geografica, potrebbe aiutare a rendere l’intero sistema meno vulnerabile, si spieghi meglio: anche solo pochi ospedali con scarsi livelli di cybersecurity potrebbero andare a minare un’intera assistenza sanitaria nazionale.
In altre parole risulta ad oggi necessario che le strutture si muovano unite e di pari passo, all’interno di una cornice di politiche indirizzate ad incrementare il pari livello collettivo di sicurezza cyber, riducendo le dissomiglianze ed i divari in termini di disponibilità di risorse
Lo sviluppo di una digital health nazionale dovrà quindi trovare piena realizzazione all’interno di un progetto di politiche pubbliche che sia organico e lungimirante di governance sanitaria, che promuova una condivisione selettiva dei dati sanitari, scongiurando la perdita di informazioni sensibili od il blocco dei sistemi interni, al fine di minimizzare i rischi cibernetici e le conseguenti possibili lesioni dirette alla sfera personale della riservatezza, della dignità e della safety degli individui.
Strategie future per il risk management della sanità digitale italiana
Si voglia ivi ripetere il seguente concetto a fini riassuntivi: l’uso di Internet e delle ICT (Information and Communications Technology) costituisce, per il mondo sanitario, un meccanismo senza precedenti, propulsore di innovazione, atto a fornire risposte sempre più efficienti alle odierne problematiche legate alla salute. Maggiore informatizzazione e automazione dei processi tuttavia, se da un lato comportano nobili ed evidenti vantaggi, dall’altro, laddove non vengano sapientemente governati, rendono qualsivoglia struttura permeabile e terreno fertile per nuove forme di rischio. [27]
Tentando di pronosticare l’evolversi della sanità si può, a ben vedere, immaginare uno scenario futuro sempre più ibrido: alcune prestazioni sanitarie permarranno erogate “on site”, ossia in presenza del paziente (negli ospedali, nelle strutture diagnostiche), altre rimarranno ibride, ossia in parte in presenza ed in parte virtuali (si pensi al telemonitoraggio ed alla telerefertazione), altre ancora diventeranno solo più virtuali (quali una televisita).
Il perimetro dunque da securizzare tenderà ad allargarsi, passando da una sanità “ospedalocentrica”, ad un coinvolgimento domiciliare del cittadino, con un conseguente numero maggiore di dati in circolo e sempre più persone coinvolte nel, già complesso, organigramma sanitario.
Si voglia pertanto spostare l’attenzione sulle attuali sfide e sui conseguenti approcci che si pensa debbano essere adottati per farvi fronte.
Innanzitutto occorre assumere una piena consapevolezza circa l’ampiezza del tema, il problema della sicurezza infatti non è riconducibile solo al terreno puramente tecnologico, ma anzi va declinato sulla realtà aziendale nella sua interezza ed alla complessiva capacità di essere resiliente. Si riportino a questo proposito le parole di Schneier: “If you think technology can solve your security problems, then you don’t understand the problems and you don’t understand the technology”.[28]
Peraltro ritenere che il CISO o il DPO siano le uniche figure a doversi curare ed occupare delle tematiche inerenti alla sicurezza significa sviare la sua complessità, banalmente nel momento in cui si stipula un contratto di fornitura di beni o servizi occorrerà domandarsi se il fornitore, sebbene soggetto terzo, sia esso stesso in grado di fornire sicurezza.
Da qui deriva l’attuale problema della supply chain, che non concerne quindi solamente i fornitori tecnologici (se si acquista Office 3.6.5 ci si può aspettare, a ben vedere, un certo livello di sicurezza garantito), ma anche coloro che, nonostante siano slegati da aspetti puramente informatici, devono parimenti essere responsabilizzati (si pensi ad un’azienda che distribuisce ossigeno ai pazienti terminali, questa avrà tutta una catena logistica di furgoni, mezzi ed operatori in grado accedere agli archivi di una azienda sanitaria e modificarne i dati contenuti, ad esempio laddove cambi il caregiver di un paziente).
Si auspica quindi di far comprendere come tutta la catena plurisoggettiva dovrà essere responsabilizzata tramite procedure e protocolli sofisticati, anche se i soggetti protagonisti risultino prima facie estranei da quell’area puramente tecnologica maggiormente esposta al rischio.
Così Sergio Fumagalli, esperto CLUSIT: [29] “Il tema da dover interfacciare è l’interoperabilità, andando cioè a toccare tutti i processi, le risorse umane ed ogni altra risorsa essenziale, che non sia soltanto IT, altrimenti si rimarrebbe bloccati in un’attitudine settoriale, come in una linea Maginot francese, invece il modello da adottare deve essere quello «svizzero», in cui tutte le persone di ogni cantone dedicano un mese all’anno per l’addestramento alla difesa del proprio cantone. Certo nella sanità il confine non si figura fisso e definito come quello svizzero, anzi si espande in continuazione, con nuovi cantoni (od unità) dando forma ad una realtà in cui addestrare e formare ciascuno per difendere il proprio tassello”.
È così che si arriva nuovamente a ribadire il problema della formazione: a nulla servirà infatti dotarsi di sofisticati sistemi di identity management se poi l’operatore finale sanitario finisce per attaccare con un post-it sul proprio pc la password per accedere sistema. Una attuale sfida risulta allora far crescere una sempre maggiore cyber-cultura tramite corsi di aggiornamento e di formazione che appaiano stimolanti per gli operatori e che non vengano viceversa percepiti quali gravose lungaggini o perdite di tempo, da dover sostenere solo perché vi si è costretti.
Come fare concretamente?
Si ipotizzi la possibilità di programmare incontri diretti (invece che online) ravvicinati e collegiali, in presenza di tutti coloro che si ritrovano day by day ad operare sui dati, oppure si consideri la creazione di siti web e piattaforme FAQ (ossia, di Frequently Asked Questions) facilmente intuibili e dotati di rapide risposte, pare verosimile infatti ritenere che il personale sanitario voglia seguire procedure sicure, che spesso e volentieri però non sappia concretamente come fare. Peraltro non è più il tempo di mirare ad una formazione generale (e quindi, dispersiva), sarebbe invero preferibile cucirla ad hoc su ogni soggetto (primario, infermiere, fornitore etc.) di modo che concerna nello specifico i singoli tasselli operativi e gli obiettivi propri di ciascuno.
Questo è ad oggi il punto focale: la cyber-formazione deve essere sentita come obbligatoria, nonché avvertita come indispensabile per tutti, avvicinando l’offerta know-how con chi dovrà porre in essere determinati trattamenti, e nella sanità tutto ciò risulta difficile perché le priorità avvertite sono altre (quali la cura e l’assistenza puramente clinica dei pazienti). Com’è evidente, sarebbe più facile dotarsi di consulenti e di una svariata serie di procedure per ottemperare alla compliance richiesta piuttosto che “calarsi in basso”, andando a toccare e correggere automatismi, nonché consuetudini di lavoro profondamente radicate che nessuno ha veramente l’intenzione di cambiare.
Resta il fatto che procedure tecnico-organizzative, set documentali, oneri burocratici e compliance non bastino più, occorre sopportare il costo (oneroso) del modificare alla radice il modo attuale di operare, perché il rischio di non farlo è, come si è visto, seriamente alto e cresce in misura esponenziale col crescere della pervasività della tecnologia.
È evidente, ma pare comunque doveroso sottolineare che la sanità, quale sistema informativo complesso, necessiti di una attenzione costante nel tempo e di un approccio sistematico alle tematiche di sicurezza e privacy, che non sia viceversa sporadico, non servirà “correre dietro all’emergenza”, anzi oggi più che mai vi è la forte necessità di stanziare budget pluriennali e fissi da investire miratamente sulle tematiche inerenti alla sicurezza cyber.
Al fine di concretizzare quanto finora descritto il settore sanitario dovrà ad ogni modo rivedere e superare la sua attuale infrastruttura informatica, spesso eterogena e frammentata, facendo ricorso ad un approccio olistico che dia forma ad una governance in grado di coniugare sia misure di natura tecnica, sia aspetti organizzativi, procedurali, normativi ed in particolar modo di gestione ed analisi del rischio.
A proposito di rischi, dal momento che ad oggi risultano tutti strettamente connessi, ed analizzabili di conseguenza in un’unica sintesi, allora tutti dovranno comparire dinnanzi alla Direzione strategica misurati e comparati, così da poter operare una valutazione obiettiva circa le esigenze da soddisfare, individuando dove investire sulla base dei punti di forza e debolezza individuati all’interno delle stesse Aziende sanitarie.
Da qui discende l’attuale urgenza di implementare e rafforzare il ruolo del risk manager, quale figura altamente multidisciplinare, in grado di abbracciare, comprendere e ponderare tutti gli ambiti del rischio. D’altra parte conseguire le competenze professionali necessarie a rivestire tale posizione è un processo, o meglio una evoluzione, in cui piuttosto che il curriculum formativo di partenza conta la formazione continua ed altresì l’aggiornamento costante lungo tutta la propria vita lavorativa circa ogni aspetto organizzativo, tecnologico, normativo o clinico che possa riguardare il rischio.
Questo è ciò che pare emergere: il reale bisogno di un risk manager che entri nei processi, che sappia ampliare le proprie competenze anche all’area della business continuity e alla gestione delle emergenze, una figura autorevole con una padronanza della materia, in grado di gestire la crescente complessità del nostro quotidiano.
Tale esigenza si origina direttamente da alcune criticità e vulnerabilità che caratterizzano l’ambiente sanitario, prima fra tutti la scarsa conoscenza dei rischi, per come celati anche nelle operazioni più banali poste in essere da parte dei tanti operatori che si servono quotidianamente di digital data e device, inconsci spesso di cosa mettono in moto e della esposizione che possono provocare.
Ancora, si osservi come il personale addetto alla sicurezza informatica risulti alle volte insufficiente, così come i ruoli legati propriamente al rischio cyber non sufficientemente definiti all’interno dello stesso organigramma sanitario, la gestione dei sistemi tecnologici quindi pare abbisognare di maggiori addetti e nuovi ruoli professionali atti ad informare e dialogare periodicamente con gli stessi risk manager. [30]
Pertanto, l’ambito dove risiede una maggior possibilità di miglioramento e, parallelamente, in cui vi è l’urgenza di adottare azioni e misure correttive, risulta essere la competenza, la formazione costante, ed anche la chiarezza dei ruoli, risultando l’investimento più promettente al fine di rafforzare ed implementare la resilienza e sicurezza informatica della sanità italiana.
Nel futuro prossimo l’unità organizzativa di risk management allora dovrà integrare nuove competenze e sperimentare nuovi modelli, che siano applicabili anche su scala nazionale, che prevedano il legame diretto tra risk management e Dirigenza strategica, riconoscendo allo stesso risk manager la possibilità di analizzare tutte le informazioni circa i vari rischi provenienti dai dipartimenti specialistici e determinare di conseguenza il livello di urgenza degli interventi di mitigazione. Se le organizzazioni sanitarie viceversa continueranno ad ignorare, o quantomeno sottostimare, l’importanza strategica del risk management sarà inevitabile assistere ad un forte e costante incremento dei cyber attacchi e delle conseguenze dannose in termini tanto di privacy, quanto di safety e security.
La gestione del cyber rischio in sanità richiede un approccio olistico che vada oltre la semplice implementazione tecnologica, abbracciando una cultura della sicurezza condivisa da tutti gli stakeholder del sistema sanitario.
Come evidenziato in questo articolo, il successo nella protezione dei dati sanitari dipende dall’integrazione di metodologie di risk assessment, compliance normativa GDPR, e formazione continua del personale. Per approfondire tutti gli aspetti della cybersecurity sanitaria e accedere a un’analisi completa del fenomeno, scarica gratuitamente il white paper di Maria Vittoria Zucca “La cybercriminalità nel settore sanitario: anamnesi, diagnosi e prognosi di una ‘patologia’ informatica”.
Fonti:
[1] Per politica di sicurezza si intende la dichiarazione formale delle regole che vincolano coloro che hanno accesso agli investimenti tecnologici e di informazione di un’organizzazione, Cfr. B. Fraser, RFC2196 : Site Security Handbook, RFC Editor, USA, 1997.
[2] L’emersione della gestione del rischio quale vera e propria disciplina si registra dall’inizio degli anni Cinquanta, in principio tuttavia si rivolgeva quasi esclusivamente all’ambito bancario ed assicurativo, occupandosi dei rischi finanziari (c.d. insurance risk management), per poi solo successivamente essere applicata anche in aziende operanti in altri settori, da qui si è avvertita la necessità di istituire all’interno delle imprese una funzione unicamente dedicata a tale attività.
[3] C. Zagaria, L’enterprise Risk Management: gestione del rischio, profili di comunicazione ed evidenze empiriche, Giappichelli Editore, Torino, 2017, pp. 2-5.
[4] L. Donati, G. Vaciago, Compliance 231: Modelli organizzativi e OdV tra prassi applicative ed esperienze di settore, Gruppo Sole 24 Ore, Milano, 2022, p. 196.
[5] Il primo studioso italiano ad evidenziare la sistematicità dei rischi d’impresa è stato S. Sassi, Il sistema dei rischi d’impresa, Vallardi Editore, Milano, 1940, p. 103.
[6] U. Bertini, Introduzione allo studio dei rischi nell’economia aziendale, Giuffrè Editore, Milano, 1987, pp. 34-35.
[7] Decreto legislativo 9 Aprile 2008 n. 81, Testo unico in materia di tutela della salute e della sicurezza, per come aggiornato dalla L. 17 Dicembre 2021, n. 215.
[8] Si provino a prendere in considerazione i possibili livelli di impatto di un data breach (violazione di dati personali), anch’essi infatti saranno distinguibili in: low (gli interessati non incontreranno inconvenienti o comunque di poco conto, quale un maggior tempo impiegato a reinserire informazioni); medium (gli interessati potrebbero incontrare inconvenienti significativi che saranno comunque in grado di superare nonostante alcune difficoltà, come costi aggiuntivi sopportati); high (gli interessati potrebbero incontrare conseguenze significative che dovrebbero esser in grado di superare, anche se sopportando gravi difficoltà, quali danni alla proprietà, peggioramento della salute etc.); very high (gli interessati potrebbero incontrare conseguenze significative od addirittura irreversibili non superabili, quali incapacità al lavoro, disturbi fisici o psicologici a lungo termine etc.). Cfr. ENISA, Online platform for security of personal data processing: reinforcing trust and security in the area of electronic communications and online services, European Union Agency for Cybersecurity, 19 December 2019, reperibile al sito internet https://www.enisa.europa.eu/publications/reinforcing-trust-and-security-platform
[9] N. Distefano, “Risk Management e Metodi di Risk Assessment: Tecniche per la valutazione del rischio”, presentazione presso DICAR (Dipartimento di Ingegneria Civile e Architettura), in data 2 Luglio 2020.
[10] ENISA, Recommendations for a methodology of the assessment of severity of personal data breaches, European Union Agency for Network and Information Security (ENISA), Working document V. 10, December 2013, pp 4-6.
[11] Il Titolare del trattamento, ex art. 4 GDPR “persona, fisica o giuridica, che dispone dei dati e determina i fini e le modalità del trattamento”, nel caso della libera professione in uno studio privato, sarà rinvenuto nella figura del medico. Quest’ultimo può trasmettere certo informazioni ad altri soggetti, si pensi ad un laboratorio esterno di analisi cliniche, che tutt’al più sarà inteso quale Responsabile del trattamento, ossia soggetto esterno, che tratta i dati solo su istruzione del Titolare, privo del potere di iniziativa o di autonomia decisionale. Nella sanità pubblica invece la titolarità dei dati personali che tratta il medico di base è, in linea di principio, in capo alla ASL o ai servizi della Regione, o anche al Ministero della salute. Dunque il medico rivestirà in tal caso la funzione di Responsabile del trattamento, ricevendo istruzioni (e subendo i controlli) da parte di tali strutture.
[12] Così recita l’art. 35 Gdpr: “Quando un tipo di trattamento, allorché prevede in particolare l’uso di nuove tecnologie, considerati la natura, l’oggetto, il contesto e le finalità del trattamento, può presentare un rischio elevato per i diritti e le libertà delle persone fisiche, il titolare del trattamento effettua, prima di procedere al trattamento, una valutazione dell’impatto dei trattamenti previsti sulla protezione dei dati personali”.
[13] Article 29 Data Protection Working Party, Guidelines on Data Protection Impact Assessment (DPIA) and determining whether processing is “likely to result in a high risk” for the purposes of Regulation 2016/679, WP 248 re.01, 4 April 2017.
[14] Il Considerando 75 del GDPR identifica cosa si debba intendere con il concetto di rischio, riportando che: “I rischi per i diritti e le libertà delle persone fisiche, aventi probabilità e gravità diverse, possono derivare da trattamenti di dati personali suscettibili di cagionare un danno fisico, materiale o immateriale, in particolare: se il trattamento può comportare discriminazioni, furto o usurpazione d’identità, perdite finanziarie, pregiudizio alla reputazione, perdita di riservatezza dei dati personali protetti da segreto professionale, decifratura non autorizzata della pseudonimizzazione, o qualsiasi altro danno economico o sociale significativo; se gli interessati rischiano di essere privati dei loro diritti e delle loro libertà o venga loro impedito l’esercizio del controllo sui dati personali che li riguardano; se sono trattati dati personali che rivelano l’origine razziale o etnica, le opinioni politiche, le convinzioni religiose o filosofiche, l’appartenenza sindacale, nonché dati genetici, dati relativi alla salute o i dati relativi alla vita sessuale o a condanne penali […] ”.
[15] C. Gallotti, Sicurezza delle informazioni: valutazione del rischio; i sistemi di gestione per la sicurezza delle informazioni; la norma IOS/IEC 27001, Lulu Press Inc., Raleigh, 28 Gennaio 2019.
[16] P. Locatelli, D. Zacchetti, F. Chiodini, F. Ferrara, “I modelli necessari a strutturare un clinical data repository”, in Progettare per la sanità, n. 5, Ottobre 2019.
[17] Si rammenti come, ex art. 30 Gdpr, suddetto registro altro non sia che lo strumento attraverso il quale il titolare e il responsabile del trattamento documentano in forma scritta, le principali informazioni relative alle attività di trattamento e alle misure di garanzia adottate, in base alle finalità perseguite e ai profili di rischio rilevati, al fine di poter poi dimostrare all’Autorità di controllo (ossia il Garante per la protezione dei dati) di aver adempiuto correttamente al proprio obbligo circa la protezione dei dati personali.
[18] Si rimarchi ivi la nozione di “sicurezza by design”: una adeguata DPIA dovrà essere fatta in fase di concepimento di un servizio, assicurando lo svolgersi di un integrale e corretto processo di sicurezza nell’acquisizione di sistemi e servizi, nella contrattualizzazione con i fornitori, così da sviluppare il procurement stesso in un modo sano. In tal modo si può avere una evoluzione dei servizi verso una maggiore resilienza nei confronti degli attacchi, se invece si affrontano tali iter come oneri burocratici, cercando di minimizzare il fastidio che crea la DPIA, a questo punto si perde una fondamentale occasione.
[19] D. Farringer, “Maybe if we turn it off and then turn it back on again? Exploring Health Care Reform as a means to curb cyber-attacks”, in Journal of Law, Medicine & Ethics, 47(S4), 2019, pp. 91-201.
[20] Commissione Europea, Proposta di Regolamento del Parlamento Europeo e del Consiglio relativo alla valutazione delle tecnologie sanitarie, che modifica la Direttiva 2011/24/UE, Bruxelles, 31.01.2018; si faccia riferimento anche alla Carta di Trento sulla valutazione dei servi sanitari, quale documento fondante la Società Italiana di Health Technology Assessment, Trento, in data 28 Marzo 2006.
[21] S. Ghafur, E. Grass, N. R. Jeggings, “The challenges of cybersecurity in health care: the UK National Health service as a case study”, in Lancet Digit Health, Volume 1, issue 1, May 2019, pp. 10-12.
[22] SHAM ITALIA, Capire il rischio cyber: il nuovo orizzonte in sanità, whitepaper SHAM Italia, 2021.
[23] Volendo poi indicare quali siano le coperture assicurative che concernono il c.d. rischio cibernetico si possono individuare due tipologie: l’Assicurazione primaria diretta che risarcisce chi si assicura (per danni ad asset informatici, interruzione dell’attività, danno reputazionale, estorsione, furto, etc.); ed Assicurazione RC vs. terzi (nei casi di violazioni di dati sensibili, spese legali, indennizzi a terzi), Cfr. C. Savino, “Cyber risk, assicurazioni e PMI”, presentazione per Ania: Associazione Nazionale fra le imprese assicuratrici, 7 Marzo 2017.
[24] S. Bhuyan, U. Kabir, J. M. Escareno, K. Ector, S. Palakodeti, D. Wyant et al., Transforming healthcare cybersecurity from reactive to proactive: current status and future recommendations, in Journal of Medical Systems, Vol. 44/98, 2 Aprile 2020.
[25] Una variabile di stock è misurata in uno specifico momento e rappresenta una quantità esistente in un determinato istante, una variabile di flusso è misurata invece relativamente ad un intervallo di tempo, queste ultime fanno variare le variabili di stock.
[26] M. S. Jalali, J. P Kaiser, “Cybersecurity in hospitals: a systematic, organizational perspective”, in Journal of Medical Internet Research, Vol. 20, iss. 5, 2018, pp. 1-16; si noti come nonostante sia uno studio formulato guardando al sistema sanitario statunitense, tuttavia risulti essere un modello applicabile anche ai sistemi sanitari di altri Paesi.
[27] A. Antonilli, “Sicurezza informatica e trattamento dei dati in ambito sanitario”, in Salute e società, XVI, suppl. 3/2017, pp. 97-98.
[28] B. Schneier, Schneier on security, John Wiley & Sons, September 2008.
[29] S. Fumagalli (intervento), al talk “Cybersecutity per la sanità digitale: conoscere per non rischiare”, andato in onda il 28 Ottobre 2021, nella prima giornata di FORUM PA Sanità, evento digitale organizzato da FPA e P4I-Partners4Innovation.
[30] E. Sorano, A. Guerrieri, A. Sardi, “Criticità e consapevolezze” in Capire il rischio cyber: il nuovo orizzonte in sanità, whitepaper SHAM ITALIA, 2021, p. 42.

Maria Vittoria Zucca, laureata con lode in Giurisprudenza presso l’università degli Studi di Trento, è attualmente dottoranda nel Programma di Dottorato di Interesse Nazionale in Cybersecurity, con istituzione capofila la Scuola IMT Alti Studi di Lucca, ed è affiliata alla Scuola Superiore Sant’Anna, presso l’Istituto Dirpolis (Diritto, Politica e Sviluppo).
La sua attività di ricerca si concentra sulla prevenzione, l’indagine ed il contrasto della criminalità informatica, includendo le discipline del diritto penale dell’informatica e della criminologia digitale. Su questi temi è autrice di diverse pubblicazioni scientifiche e partecipa regolarmente a conferenze nazionali e internazionali.








